10 Wysypek skórnych spowodowanych przez wrzodziejące zapalenie jelita grubego
Spisu treści:
- Przegląd
- Zdjęcia wysypki na skórze UC
- 10 problemów skórnych związanych z UC
- Co zrobić podczas zaostrzenia
Przegląd
Wrzodziejące zapalenie jelita grubego (UC) jest przewlekłą chorobą zapalną jelit (IBD), która atakuje duże jelita, ale może również powodować problemy skórne. Mogą to być bolesne wysypki.
Problemy ze skórą dotyczą około 15 procent wszystkich osób z różnymi rodzajami IBD.
ReklamaReklama Niektóre wysypki skórne mogą pojawić się w wyniku zapalenia w obrębie twojego ciała. Inne problemy skórne związane z UC mogą być spowodowane przez leki, które przyjmujesz w celu leczenia UC.
UC może powodować wiele różnych rodzajów problemów ze skórą, szczególnie podczas nawrotów choroby.
Zdjęcia wysypki na skórze UC
Zdjęcia na wrzodziejące zapalenie jelita grubego








- Zdjęcie: DermNet Nowa Zelandia
"data-title =" Erythema nodosum ">

- Zdjęcie: DermNet Nowa Zelandia
" data-title = "Pyoderma gangrenosum">

- Zdjęcie: DermNet Nowa Zelandia
"data -title = "Zespół Sweeta">

- Zdjęcie: DermNet Nowa Zelandia
"data-title =" Zespół dermatozy z zapaleniem stawów związany z jelitami ">

- Zdjęcie: DermNet Nowa Zelandia
"data-title =" Łuszczyca plackowata ">
- Zdjęcie: Dr James Heilman |
" data-title = "Vitiligo">

- Zdjęcie: Gary White, MD | dzięki uprzejmości RegionalDerm. com
"data-title =" Plakietki z zapaleniem ropnej wegetacji ">

- Zdjęcie: James Heilman, MD | Wikimedia Commons
" data-title = "Purpura, jeden rodzaj wysypki skórnej spowodowanej przez leukocytoklastyczne zapalenie naczyń">
-

-

10 problemów skórnych związanych z UC
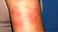
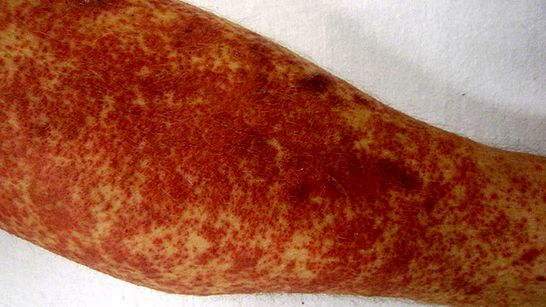
1. Rumień guzowaty
Rumień guzowaty jest najczęstszym problemem skórnym u osób z NZJ. Rumień guzowaty to delikatne czerwone guzki, które zwykle pojawiają się na skórze nóg lub ramion. Guzki mogą również wyglądać jak siniak na skórze.
Reklama Rumień guzowaty dotyka od 3 do 10 procent osób z UC. Widać to częściej u kobiet niż u mężczyzn.
Ten stan zwykle pokrywa się z zaostrzeniami, czasami pojawiającymi się tuż przed rozpoczęciem rażenia. Po ponownym opanowaniu UC rumień guzopodobny najprawdopodobniej zniknie.
ReklamaReklama2. Pyoderma gangrenosum
Pyoderma gangrenosum jest drugim najczęstszym problemem skórnym u osób cierpiących na IBD. W jednym dużym badaniu 950 osób dorosłych z IBD stwierdzono, że piodermia zgorzelinowa dotknęła 2 procent osób z UC.
Pyoderma gangrenosum rozpoczyna się jako skupisko małych pęcherzyków, które mogą się rozprzestrzeniać i łączyć, tworząc głębokie wrzody. Zwykle jest widoczne na twoich goleniach i kostkach, ale może również pojawić się na twoich ramionach. Może być bardzo bolesne i powodować blizny. Owrzodzenia mogą ulec zakażeniu, jeśli nie będą utrzymywane w czystości.
Piodermę zgorzelinową uważa się za spowodowaną zaburzeniami układu odpornościowego, które mogą również przyczynić się do UC. Leczenie obejmuje wysokie dawki kortykosteroidów i leków hamujących układ odpornościowy. Jeśli rany są ciężkie, lekarz może przepisać leki przeciwbólowe.
3. Zespół Sweeta
Zespół Sweeta to rzadka choroba skóry charakteryzująca się bolesnymi zmianami skórnymi. Zmiany te zaczynają się od małych, delikatnych czerwonych lub purpurowych guzków, które rozprzestrzeniają się w bolesne skupiska. Zwykle znajdują się na Twojej twarzy, szyi lub kończynach górnych. Zespół Sweeta jest powiązany z aktywnymi zaostrzeniami UC.
Zespół Sweeta często jest leczony kortykosteroidami w postaci pigułki lub zastrzyku. Uszkodzenia mogą same zniknąć, ale nawrót jest częsty i może powodować blizny.
ReklamaReklama4. Zespół dermatozy z zapaleniem stawów związany z jelitem
Zespół dermatozy z zapaleniem stawów związany z jelitami (BADAS) jest również znany jako zespół bypassa jelita lub zespół ślepej pętli. Osoby z następującymi zagrożeniami:
- niedawna operacja jelit
- zapalenie uchyłka
- zapalenie wyrostka robaczkowego
- IBD
Lekarze uważają, że może to być spowodowane przez przerośnięte bakterie, prowadzące do stanu zapalnego.
BADAS powoduje małe, bolesne guzy, które mogą tworzyć krosty w ciągu jednego do dwóch dni. Te zmiany zwykle znajdują się na górnej klatce piersiowej i ramionach. Może również powodować zmiany, które wyglądają jak siniaki na nogach, podobne do rumienia nodosum.
Reklama Zmiany zwykle znikają same, ale mogą powrócić, jeśli twój UC znów się zacznie. Leczenie może obejmować kortykosteroidy i antybiotyki.
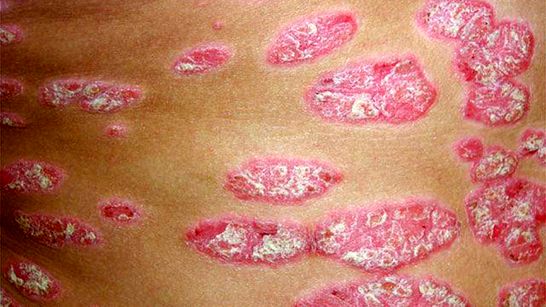
5. Łuszczyca
Łuszczyca, zaburzenie immunologiczne, jest również związane z IBD. W badaniu z 1982 roku 5,7 procent osób z UC miało również łuszczycę.
ReklamaReklama Łuszczyca powoduje narastanie komórek skóry, które tworzą białe lub srebrne łuski w uniesionych, czerwonych plamach skóry. Leczenie może obejmować miejscowe kortykosteroidy lub retinoidy.
6. Bielactwo
Bielactwo występuje częściej u osób z UC i Crohna niż u całej populacji. W bielactwie komórki odpowiedzialne za wytwarzanie pigmentu skóry są niszczone, co prowadzi do powstawania białych plam skórnych. Te białe plamy na skórze mogą rozwijać się w dowolnym miejscu na ciele.
Naukowcy uważają, że bielactwo jest również zaburzeniem immunologicznym. Szacuje się, że 20 procent osób z bielactwem ma również inne zaburzenie immunologiczne, takie jak UC.
OgłoszenieLeczenie może obejmować miejscowe stosowanie kortykosteroidów lub skojarzone leczenie pigułkami i lekami, znane jako leczenie psoralenem i ultrafioletem A (PUVA).
Dowiedz się więcej: Jak wygląda vitiligo? »
ReklamaReklama7. Pyodermatitis-pyostomatitis vegetans
Pyodermatitis vegetans to wysypka z czerwonymi krostami, które mogą pęknąć i tworzyć podniesione łuskowate plamy skóry znane jako płytki. Zwykle znajduje się w fałdach skóry pach lub pachwiny. Jest związany z podobnym stanem skóry, znanym jako zapalenie jajowodów, w którym w jamie ustnej pojawiają się krosty. Te dwa warunki są wspólnie określane jako zapalenie ropne zapalenie pyopatermiczne (PPV).
PPV jest tak blisko związane z UC, że u niektórych osób zdiagnozowano UC dopiero po rozwinięciu się jednej lub obu form PPV. Krosty pojawiają się zwykle, gdy UC jest aktywne przez kilka lat.
8. Leukocytoclastic vasculitis
Leukocytoclastic vasculitis jest również znane jako zapalenie naczyń o charakterze nadwrażliwości. W leukocytoklastycznym zapaleniu naczyń zapalenie powoduje pękanie małych naczyń krwionośnych i gromadzenie się krwi pod skórą. Prowadzi to do fioletowych plam, znanych jako plamica. Plamy mogą być małe lub duże i zwykle znajdują się na kostkach lub nogach.
W większości przypadków leukocytoklastycznego zapalenia naczyń zmiany skórne ustępują, gdy leczony jest podstawowy UC.
9. Trądzik
Wrzodziejące zapalenie jelita grubego jest również związane z trądzikiem torbielowatym u niektórych osób. Trądzik torbielowaty jest bolesnym rodzajem trądziku, który rozwija się pod skórą. Cystic trądzik można leczyć za pomocą miejscowych recept, takich jak retinol lub nadtlenek benzoilu.
Jeśli masz trądzik torbielowaty i masz UC lub występuje duże ryzyko rozwinięcia go, nie powinieneś używać leku na receptę Accutane. Accutane został powiązany z UC i innymi IBD.
Czytaj więcej: Rodzaje leczenia trądziku i działania niepożądane »
10. Ule
Ule to czerwone i często swędzące wysypki skórne, które mogą pojawić się w dowolnej części ciała. UC jest związane z przypadkami chronicznych uli. Mogą pojawić się jako reakcja na leki, które podejmujesz, aby zarządzać swoim UC.
Jeśli rozpoczynasz nowy lek i doświadczasz uporczywych uli, skontaktuj się z lekarzem w sprawie alternatyw.
Co zrobić podczas zaostrzenia
Większość problemów skórnych związanych z UC najlepiej jest leczyć, zarządzając UC tak bardzo, jak to możliwe, ponieważ wiele z tych wysypek może pokrywać się z zaostrzeniami UC. Inne mogą być pierwszą oznaką UC u osoby, która nie została jeszcze zdiagnozowana.
Kortykosteroidy mogą pomóc w stanach zapalnych, które często powodują problemy skórne związane z UC. Jedzenie dobrze zbilansowanej diety może pomóc w promowaniu ogólnego zdrowia i może pomóc w zapobieganiu problemom ze skórą.
Gdy doświadczysz nawrotu wysypki skórnej w moczu, możesz wypróbować kilka rzeczy:
- Utrzymuj zmianę w czystości, aby zapobiec infekcjom.
- W razie potrzeby skontaktować się z lekarzem w celu uzyskania recepty na maść antybiotyczną lub leki przeciwbólowe.
- Uszkodzenia powinny być pokryte wilgotnym bandażem, aby przyspieszyć gojenie.













